Großer Schritt im Kampf gegen Parkinson: Forscher haben aus Hautzellen erzeugte Nervenzellen funktionstüchtig und nachhaltig ins Gehirn von Mäusen eingebaut. Mit diesem Konzept könnten eines Tages auch beim Menschen kranke oder abgestorbene Nerven ersetzt werden. Derartige Therapien gegen Krankheiten wie Parkinson liegen damit zumindest im Bereich des Möglichen, schreiben die Forscher im Magazin „Stem Cell Reports“.
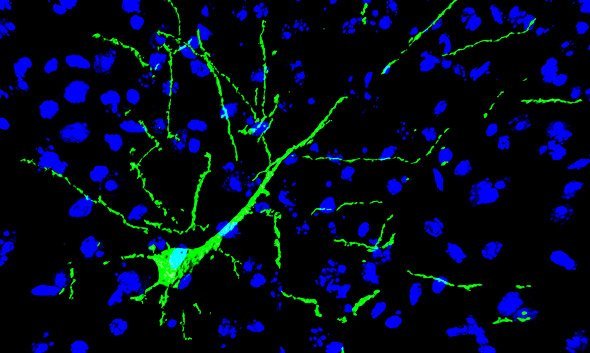
Zittern, verlangsamte Bewegungen bis hin zur Starre: Bei Parkinson sterben Dopamin-produzierenden Nervenzellen im Gehirn ab – fehlt der Botenstoff kommt es zu den charakteristischen Symptomen. Gegen die neurodegenerative Krankheit gibt es bislang kein Heilmittel.Wissenschaftlern um Jens Schwamborn von der Universität Luxemburg ist nun jedoch ein entscheidender Schritt gelungen: Im Tierversuch an Mäusen züchteten sie nicht nur neue Nerven aus Hautzellen, sie setzten diese auch erfolgreich in das Gehirn der Mäuse ein.
Funktionsfähige Nerven aus Hautzellen
Die Methode der Forscher basiert auf dem Verfahren der Induktion neuronaler Stammzellen aus körpereigenen Hautzellen. Dabei werden die ausgewachsenen Körperzellen durch ein Labor-Verfahren in den sogenannten pluripotenten Zustand zurückversetzt – das heißt, sie können sich erneut zu jedem Zelltyp des Körpers entwickeln, beispielsweise zu Nerven.
Auf diese Weise neu programmierte Hautzellen lassen sich dann beim Spender wieder einsetzen. Der große Vorteil: Da es sich um eigenes Körpergewebe handelt, kommt es zu keinen Abstoßungsreaktionen. In der Praxis hat sich das Verfahren allerdings bisher als knifflig herausgestellt. Häufig nahmen implantierte Zellen ihre Funktion nicht auf oder starben wieder ab.
Schwamborn und seinen Kollegen ist nun offenbar ein langfristiger Erfolg bei Versuchen mit Mäusen geglückt: Nach der Implantation in die Hirnregionen Hippocampus und Cortex, integrierten sich die Nervenzellen effektiv. Sie zeigten schließlich normale Aktivität und verknüpften sich mit den ansässigen Gehirnzellen über neu ausgebildete Synapsen, den Kontaktstellen zwischen Nervenzellen. Auch sechs Monate nach der Implantation zeigten sich keine negativen Effekte, berichten die Forscher. Die Befürchtung, aus den manipulierten Zellen könnte sich Krebsgewebe bilden, bestätigte sich nicht.
Noch ein langer Weg – aber die Richtung stimmt
Der Erfolg gibt nun Hoffnung auf zukünftige Heilungschancen bei neurodegenerativen Erkrankungen. Die Forscher betonen allerdings: „Therapieerfolge beim Menschen sind noch Zukunftsmusik, aber ich bin mir sicher, dass es in Zukunft erfolgreiche Zellersatztherapien geben wird. Unsere Forschungsergebnisse sind ein weiterer Schritt in diese Richtung“, so Schwamborn. Die Versuche belegen jedenfalls, dass die Wissenschaftler immer besser verstehen, wie man derartige Zellen behandeln muss, damit sie erfolgreich beschädigtes oder abgestorbenes Gewebe ersetzen können.
„Auf den aktuellen Erkenntnissen aufbauend, werden wir uns jetzt gezielt um die Sorte von Nervenzellen kümmern, die bei der Parkinson-Krankheit im Gehirn abstirbt – die Dopamin produzierenden Nervenzellen“, sagt Schwamborn. In Zukunft sollen implantierte Nervenzellen das fehlende Dopamin direkt im Gehirn der Patienten erzeugen und an die richtigen Stellen transportieren. So könnte es zu einer echten Heilung kommen, die bis heute nicht möglich ist. Erste Versuche an Mäusen laufen hierzu bereits, so die Wissenschaftler.
(Stem Cell Reports, 2014; doi: 10.1016/j.stemcr.2014.06.017)
(Université du Luxembourg, 05.08.2014 – MVI)