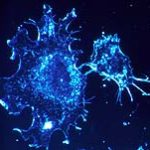
Nach dem Motto „doppelt genäht hält besser“ bekämpft ein neuartiges Designer-Molekül den bösartigen schwarzen Hautkrebs. Der Wirkstoff ähnelt einerseits Bestandteilen von Viren und alarmiert so das Immunsystem – auch gegen Krebszellen. Gleichzeitig schaltet das Molekül in den entarteten Zellen ein bestimmtes Gen aus und treibt sie dadurch in den Selbstmord. Bei krebskranken Mäusen konnten die Forscher so bereits erfolgreich Metastasen in der Lunge bekämpfen, wie sie jetzt in „Nature Medicine“ berichten.
{1l}
RNA-Interferenz als Selbstmordauslöser
Ein internationales Forscherteam unter Leitung der Universität Bonn griff für ihre Studie auf jüngste Erkenntnisse aus der Trickkiste der Biologie zurück. Als Medikament diente ihnen ein naher Verwandter des Erbgutmoleküls DNA, die so genannte RNA. Erst seit einigen Jahren ist bekannt, dass man kleine RNA-Moleküle gewissermaßen als Schalter nutzen kann, um gezielt bestimmte Gene auszuknipsen. Dieser Effekt nennt sich RNA-Interferenz; seine Entdeckung brachte den Amerikanern Craig Mello und Andrew Fire 2006 den Nobelpreis ein.
„Wir haben diese Methode genutzt, um die Tumorzellen in den Selbstmord zu treiben“, erklärt der Bonner Hautforscher Professor Thomas Tüting. Jede einzelne Körperzelle verfügt über ein entsprechendes Suizid-Programm. Es wird beispielsweise aktiviert, wenn die Zelle entartet: Sie stirbt, bevor sie Schlimmeres anrichten kann. „In Tumoren ist aber ein Gen aktiv, das dieses Selbstmord-Programm unterdrückt“, erläutert der Leiter des Labors für Experimentelle Dermatologie. „Dieses Gen haben wir gezielt mittels RNA-Interferenz ausgeschaltet.“
RNA als Virenfragment „verkleidet“
Gleichzeitig rückten die Forscher dem Krebs noch auf eine weitere Art zu Leibe: „Wir haben unsere RNA gewissermaßen ‚verkleidet'“, sagt Professor Gunther Hartmann, Direktor des Instituts für Klinische Chemie und Pharmakologie. „Daher hat das Immunsystem sie für das Erbgut eines Virus gehalten.“ Viele Viren nutzen tatsächlich RNA als Informationsspeicher. Wenn der Körper also RNA-Fragmente entdeckt, die er für Viren-Erbgut hält, bläst er zur Attacke. Durch diesen Trick wurde die Körperabwehr also angeregt, viel aggressiver gegen die Tumorzellen vorzugehen als normalerweise.
Auch in den körpereigenen Zellen kommt RNA vor. Lange Zeit war nicht bekannt, wie das Immunsystem „schädliche“ von „unschädlicher“ RNA unterscheidet. Erst vor zwei Jahren war es Hartmann in einem Aufsehen erregenden Artikel in der Zeitschrift „Science“ gelungen, Licht ins Dunkel zu bringen. Dieses Wissen haben die Forscher nun genutzt, um den RNA-Wirkstoff so zu modifizieren, dass er das Immunsystem in Alarmzustand versetzen konnte.
Versuche mit Mäusen erfolgreich
„Der Charme unserer Methode besteht darin, dass wir mit einem einzigen Designer-Molekül den Krebs von zwei grundlegend unterschiedlichen Seiten in die Zange nehmen“, sagt Professor Hartmann. „Dadurch werden dem Tumor Ausweichmöglichkeiten genommen, die eine erfolgreiche Therapie sonst so schwierig machen.“ Dass das Ganze wirklich funktioniert, haben erste Versuche an Mäusen mit Lungenmetastasengezeigt: Durch die Behandlung verkleinerten sich die Tochtergeschwülste oder
verschwanden sogar ganz.
Dennoch warnen die Forscher vor zu viel Optimismus: „Was in der Maus klappt, muss sich nicht unbedingt auch im Menschen bewähren“, warnt Professor Tüting. „Außerdem sind noch viele Fragen zu klären, bevor überhaupt an eine Studie mit Krebspatienten gedacht werden kann.“Dennoch sei der Ansatz viel versprechend, zumal sich der Wirkstoff vermutlich leicht an andere Krebsarten anpassen lasse.
(Universität Bonn, 03.11.2008 – NPO)