Anfällige Allergiker: Wer unter einer Penicillin-Allergie leidet, erkrankt häufiger an Infektionen mit resistenten Superkeimen wie MRSA. Darauf deutet nun eine Studie hin. Die mögliche Erklärung: Allergische Patienten bekommen als Alternative zu Penicillin andere Antibiotika verabreicht – und dadurch erhöht sich das Risiko für Resistenzen sowie schwere Krankheitsverläufe. Doch der Einsatz solcher Alternativen könnte drastisch gesenkt werden: Viele vermeintliche Allergiker haben gar keine Allergie.
Penicillin ist das älteste moderne Antibiotikum – und seit seiner Entdeckung vor nunmehr fast 90 Jahren nicht mehr aus dem Klinikalltag wegzudenken. Bis heute profitieren unzählige Patienten von der Durchschlagskraft des Mittels gegen bakterielle Erreger. Für manche aber kann das Antibiotikum auch schädlich sein: Sie leiden an einer Penicillin-Allergie.
Rund zehn Prozent aller ambulant und stationär behandelten Patienten geben an, das Medikament nicht zu vertragen. Wie hoch die Zahl der Betroffenen allerdings wirklich ist, ist umstritten. Denn Untersuchungen legen nahe: 75 bis 90 Prozent der selbsternannten Allergiker haben gar keine echte Allergie und könnten ohne Probleme mit Penicillin behandelt werden. Weil sich Ärzte aber in der Regel auf die Angaben der Patienten verlassen, passiert dies nicht.
Berüchtigte Krankenhauskeime
Die Folge: Vermeintlich allergische Personen bekommen alternative Mittel verabreicht – häufig Breitbandantibiotika, die gegen eine Vielzahl von Bakterien wirken. Doch welche Folge hat der vermehrte Gebrauch solcher Alternativen für die Patienten? Dieser Frage sind nun Wissenschaftler um Kimberly Blumenthal vom Massachusetts General Hospital in Boston nachgegangen. Sie wollten wissen: Gibt es einen Zusammenhang zwischen Penicillin-Allergien und dem Risiko für Infektionen mit resistenten „Superkeimen“?
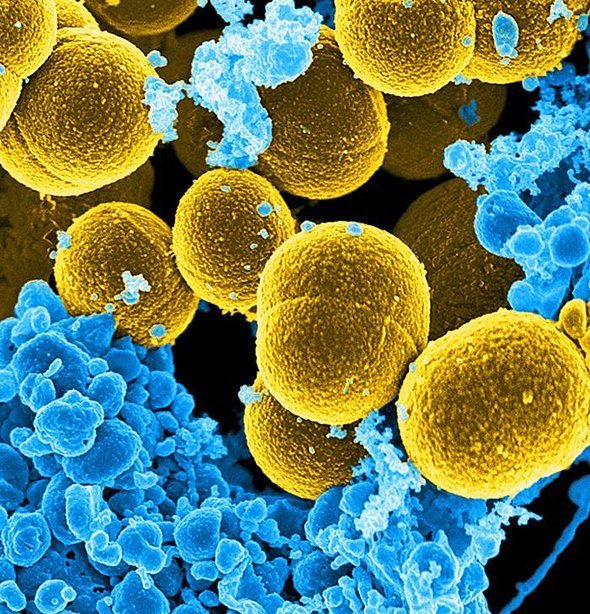
Um dies zu überprüfen, werteten die Forscher Daten von 64.141 selbstdeklarierten Allergikern und 237.258 Personen ohne Penicillin-Allergie aus. Keiner der Probanden hatte zu Beginn der Studie schon einmal an einer Infektion mit dem Methicillin-resistenten Krankenhauskeim Staphylococcus aureus (MRSA) oder dem ebenfalls gefürchteten Bakterium Chlostridium difficile gelitten. Wie würde sich dies in den darauffolgenden sechs Jahren entwickeln?
Erhöhtes Risiko
Im Laufe dieses Zeitraums wurde dokumentiert, wie oft die Studienteilnehmer Antibiotika verschrieben bekamen, welche Mittel sie genau einnahmen und ob sie MRSA- oder C. difficile-Infektionen bekamen. Insgesamt ergab die Auswertung dabei: 1.345 der Probanden infizierten sich mit MRSA und 1.688 entwickelten eine C. difficile-Infektion. Wer aber erkrankte konkret?
Nachdem die Wissenschaftler zahlreiche andere Einflussfaktoren herausgerechnet hatten, zeigte sich: Wer als Penicillin-Allergiker registriert war, wurde deutlich häufiger krank. Demnach stieg das Risiko einer C. difficile-Infektion bei diesen Personen um 26 Prozent. Ihr MRSA-Risiko war im Vergleich zur Kontrollgruppe sogar um 69 Prozent erhöht.
Alternative Mittel schuld?
In vielen Fällen könnte die vermehrte Einnahme alternativer Breitbandantibiotika für die höhere Anfälligkeit der Penicillin-Allergiker verantwortlich sein, wie das Forscherteam berichtet. So ist bekannt, dass diese gegen viele Bakterienfamilien wirksamen Mittel zum einen das Risiko für Antibiotikaresistenzen erhöhen. Zum anderen töten sie nützliche Mikroben im Magendarmtrakt ab – und machen dadurch anfälliger für aggressive Infektionen. Je mehr unterschiedliche Mittel zur Verwendung kommen und je häufiger sie eingesetzt werden, desto stärker sind diese Effekte.
In der Studie ließ sich den Berechnungen zufolge mehr als die Hälfte des erhöhten MRSA-Risikos auf die Gabe solcher Antibiotika zurückführen, bei C. difficile mehr als ein Drittel. „Sowohl MRSA als auch C. difficile-Infektionen nehmen weltweit zu, sind schwierig zu behandeln und kosten jedes Jahr tausende Patienten das Leben“, konstatiert Blumenthal. „Jetzt sehen wir, dass es hier womöglich einen Zusammenhang mit der Verwendung alternativer Antibiotika für Penicillin-Allergiker gibt.“
Erst testen, dann verschreiben
Bestätigen weitere Untersuchungen die Ergebnisse der Forscher, ergibt sich daraus eine klare Handlungsempfehlung: Kliniken sollten künftig Zeit und ein bisschen Geld investieren, um die Selbstdiagnose der Patienten durch einen Test zu überprüfen. So können sie jene „Allergiker“ identifizieren, denen Penicillin doch gefahrlos verabreicht werden kann.
„MRSA und C. difficile kosten unsere Gesundheitssysteme jährlich Millionen. Die Kosten für einen Allergietest fallen dagegen deutlich moderater aus“, schließt Blumenthal. (BMJ, 2018; doi: 10.1136/bmj.k2400)
(BMJ/ Massachusetts General Hospital, 28.06.2018 – DAL)