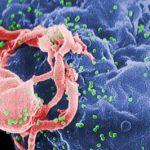
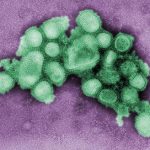
Auch wenn die Mehrzahl aller neuen Seuchen aus Tieren stammt – längst nicht jedes Tiervirus oder Tierbakterium schafft den Sprung zum Menschen. Denn um zum Humanpathogen zu werden, muss ein Erreger zwei große Hürden überwinden. Er muss sich in uns vermehren können und die Fähigkeit erlangen, von Mensch zu Mensch übertragen zu werden.
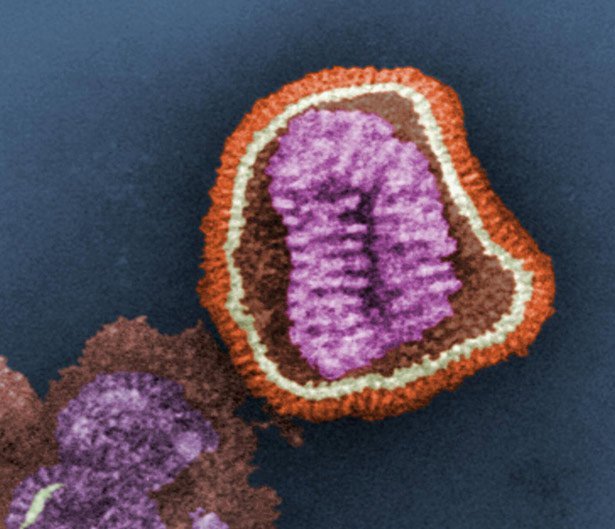
Der erste Schritt: vom Tier zum Menschen
Die erste Hürde ist die Kompatibilität mit unseren Zellen: Ein Virus kann nur dann in eine Wirtszelle eindringen, wenn es an Andockstellen auf der Zelloberfläche binden kann. Dafür muss es über passende Proteine auf seiner Hülle verfügen. Gerade diese können sich bei vielen Viren allerdings leicht durch eine oder wenige Mutationen ändern.
Das aktuellste Beispiel dafür ist die Vogelgrippe: Ob H10N8, H6N1 oder ganz neu H7N4: Fast in jedem Jahr taucht in Asien eine neue Variante von Influenzaviren auf, die dank entsprechender Mutation mit unseren Atemwegszellen kompatibel geworden sind. Dadurch kann dieser Erreger nun nicht mehr nur Vögel, sondern auch den Menschen befallen. Die Gelegenheit für diesen Entwicklungssprung bekommen die Viren zurzeit vor allem in China, wo Menschen eng mit ihrem Hausgeflügel zusammenleben.
Ist das Virus einmal in die Zelle eingedrungen, muss es zudem die nötigen Werkzeuge besitzen, um die Zelle in eine Fabrik für neue Viren umzuwandeln. Erst dies macht es dem Erreger möglich, sich zu vermehren. Wie Kevin Olival von der EcoHealth Alliance und sein Team herausfanden, haben dabei RNA-Viren einen Vorteil, weil diese sich im Zellplasma vermehren können und nicht erst in den Zellkern eindringen müssen. Zu diesen gehören unter anderem die Coronaviren, aber auch Dengueviren, Ebola, das Zika-Virus oder das West-Nil-Virus.
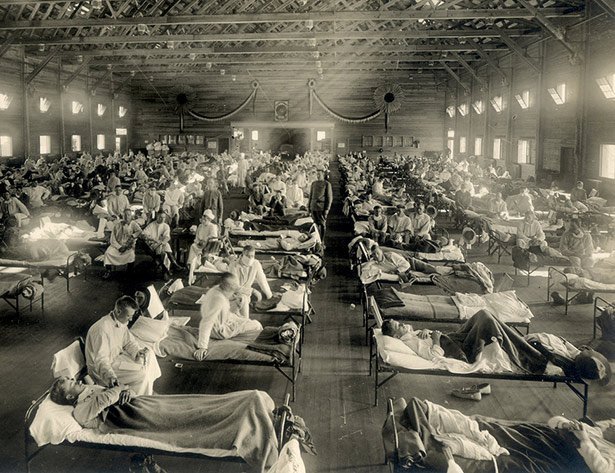
Der zweite Schritt: von Mensch zu Mensch
Doch um zu einer echten Menschenseuche zu werden, muss ein Erreger noch einen zweiten Schritt absolvieren: die Übertragbarkeit von Mensch zu Mensch. Dies erfordert weitere Anpassungen, die dem Virus eine effektive Vermehrung in unseren Zellen und einen Weitertransport beispielsweise über Tröpfcheninfektion erlauben. Erst dieser Schritt war es, der das ursprünglich aus Vögeln stammende H1N1-Virus im Jahr 1918 zu einer tödlichen, weltumspannenden Pandemie werden ließ – der Spanischen Grippe.
Und auch heute grassieren in Asien bereits wieder einige Vogelgrippe-Varianten mit Pandemiepotenzial. Möglicherweise am nächsten dran ist das Influenzavirus H7N9, das sich seit 2013 in Asien ausbreitet und schon hunderte Todesfälle verursacht hat. Zwar haben sich Menschen bisher nur direkt bei infizierten Hühnern oder Enten angesteckt. Aber 2017 ergaben Labortests, dass das H7N9-Virus bereits so weit mutiert ist, dass es nun auch direkt von einem Säugetier auf ein anderes überspringen kann. „Passt es sich weiter an, könnten daraus bald Erreger mit Pandemie-Potenzial hervorgehen“, warnt Yoshihiro Kawaoka von der Universität Tokio.
Nadja Podbregar
Stand: 02.11.2018