Besser als CT und MRT: Forschende des Inselspitals Bern, des Universitätsspitals Basel und des Paul Scherrer Instituts haben eine neue Methode zur Erkennung kleiner Tumore in der Bauchspeicheldrüse entwickelt.
Gefährliche Unterzuckerungen
Insulinome sind seltene Tumore, die Hormone, insbesondere Insulin, produzieren. Sie befinden sich normalerweise in der Bauchspeicheldrüse (Pankreas) und sind meistens gutartig und klein (ca. 1 bis 1.5 cm im Durchmesser). Da sie aber unreguliert Insulin ausschütten, verursachen sie immer wieder gefährliche Unterzuckerungen (Hypoglykämien), die zu Verwirrtheit, Krampfanfällen und Bewusstseinsverlust bis zum Koma führen können. Oft dauert es lange, bis die Diagnose gestellt wird. Für die Patienten bedeutet dies eine lange und intensive Leidenszeit.
Operieren – aber wo?
Die einzige Heilung ist die operative Entfernung des Insulinoms. Dazu braucht der Chirurg die genaue Lokalisation des Tumors. Mit der konventionellen Bildgebung via CT (Computer-Tomographie) und MRT (Magnetresonanz-Tomographie) können 60 bis 70 Prozent dieser Tumore lokalisiert werden. 30 bis 40 Prozent bleiben unentdeckt. Weiterführende Abklärungen waren bisher sehr aufwändig: Zur Messung des Insulins muss ein Katheter in die Pankreas-Gefässe oder die Leber-Vene eingeführt werden, und zur Feststellung eines kleinen Tumors braucht es eine Magenspiegelung mit Ultraschall in der Bauchspeicheldrüse.
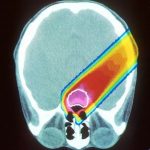
Tumor radioaktiv sichtbar gemacht
Um den Insulinomen auf die Schliche zu kommen, haben die Forscher 30 Patienten mit dringendem Insulinom-Verdacht eine künstliche Substanz injiziert, verbunden mit schwach radioaktivem Indium. Die Substanz wird vom Tumor aufgenommen, und dank der schwachen radioaktiven Strahlung ist das Mini- Geschwür in einer Spezial-Kamera gut sichtbar. So konnten 95 Prozent der Insulinome lokalisiert werden. Mit CT oder MRT waren es lediglich 47 Prozent. Der für dieses Forschungsprojekt zuständige Endokrinologe (Stoffwechsel-Spezialist) Prof. Emanuel Christ vom Inselspital Bern: „Es ist wahrscheinlich, dass diese Methode in Zukunft die bisherigen Methoden der Lokalisation von Insulinomen ablösen wird.“
Erfolg dank internationalem Netzwerk
Was sich so einfach anhört, war nur dank jahrelanger Vorarbeit und einem internationalen Forschungs- Netzwerk möglich: Am Inselspital und am Universitätsspital Basel definierten der Endokrinologe Prof. Emanuel Christ und die Nuklearmediziner Prof. Damian Wild und Privatdozent Flavio Forrer das Ziel der Studie, die Studienmethode und die Kriterien für die Patientenauswahl. Danach wählten sie und Kollegen in St. Gallen, Luzern, Freiburg im Breisgau (D) und London Patienten für die Studie aus. 2009 bestätigten die Forschenden ihre Hypothese erstmals mit sechs Patienten. Die grosse Studie diente danach der Vertiefung.
Tumor überlistet mit Schlüsselloch-Technik
Dr. Martin Behé (jetzt am Paul Scherrer Institut) und Kollegen entwickelten die schwach radioaktive Substanz, um den unsichtbaren Tumor zu überlisten. Sie machten sich dabei ein bekanntes Phänomen zunutze: Insulinome haben an der Oberfläche sehr viele sogenannte GLP-1-Rezeptoren – eine Art Schlüsselloch, das nur mit einem einzigen Schlüssel, der chemischen Substanz GLP-1, geöffnet werden kann. Die Forscher verwendeten eine von ihnen mitentwickelte ähnliche Substanz, Exendin-4, die ins gleiche „Schlüsselloch“ passt. Mit dem Exendin-4 konnte das schwach radioaktive Indium in den Tumor geschmuggelt und dessen Tarnkappe gelüftet werden.
(The Lancet Diabetes & Endocrinology, 2013; doi:10.1016/S2213-8587(13)70049-4)
(Paul Scherrer Institut (PSI), 30.07.2013 – KSA)